Peran Penting Mikrobioma Usus dalam Kesehatan dan Keseimbangan Tubuh
- Mikrobioma Usus
- dr. Gee
Peran penting mikrobioma usus dalam kesehatan dan keseimbangan tubuh adalah rahasia kesehatan dan kesejahteraan hidup seorang manusia
Saat ini, tiga penjelasan biologis klasik tentang seorang individu adalah :sistem kekebalan, otak, genom. Saat ini terdapat bidang baru penelitian mikrobioma. Bukti menunjukkan bahwa mikroba residen kita mengatur sistem kekebalan adaptif, memengaruhi otak, dan menyumbangkan lebih banyak fungsi gen daripada genom kita sendiri. Dengan kata lain bahwa kesehatan tubuh seorang manusia ditentukan oleh seberapa kaya mikrobioma tubuh individu tersebut.
Kesadaran bahwa manusia bukanlah individu semata melainkan hasil dari interaksi yang selalu berubah dengan mikroorganisme dalam tubuhnya yang memiliki konsekuensi di luar disiplin biologi. Secara khusus, ini mempertanyakan asumsi bahwa ciri khas manusia membedakan kita dari semua hewan lain.
Microbioma dan Penyakit-penyakit Terkait Kekebalan Tubuh (Immune Related Diseases)
Mikrobioma usus manusia bertindak sebagai pusat pensinyalan yang mengintegrasikan input lingkungan, seperti pola makan dan gaya hidup, dengan jalur genetik dan metabolisme kita. Dampaknya tersebar luas di seluruh sistem inangnya (host), termasuk sistem kekebalan tubuh, yang mampu beradaptasi dan merespons berbagai tantangan. Bagaimana mikrobioma berinteraksi dengan sistem kekebalan, dan bagaimana interaksi ini membantu menentukan keadaan kesehatan atau penyakit dalam tubuh
Komunikasi silang timbal balik (Reciprocal cross talk) antara mikrobioma dan sel dalam sistem kekebalan mukosa usus terdokumentasi dengan baik. Saat ini dapat dipahami bahwa pembicaraan silang ini penting untuk pematangan dan modulasi sistem kekebalan di semua tahap perkembangan. Studi tikus bebas kuman menunjukkan bahwa kurangnya mikrobiota usus menyebabkan defisiensi imun yang signifikan.
Mempertahankan keseimbangan homeostatis antara aktivitas mikroba dan respons imun inang terhadap mikrobiota memungkinkan sistem kekebalan berfungsi dengan tepat untuk bertahan melawan infeksi namun juga menunjukkan toleransi yang sesuai.
Mikroba komensal adalah spesies simbiotik, memainkan peran kunci dalam homeostasis imun. Bakteri komensal menghasilkan metabolit seperti asam lemak rantai pendek / Short Chain Fatty Acid (SCFA) dan turunan asam amino (Amino Acid Derivatives) yang meningkatkan integritas gut barrier, mendorong pembentukan sel T Regulatory (Treg) yang merupakan penyeimbang kekebalan, dan memodulasi produksi mediator proinflamasi.
Spesies seperti Bacteroides fragilis menghasilkan polisakarida dengan efek antiradang—khususnya menghambat interleukin 17 (IL-17) dan meningkatkan aktivitas sel Treg (Pro-inflamasi)
⏩ Permeabilitas Usus & Penyakit Terkait
Sekitar 95% mikroba simbiotik dalam tubuh manusia terletak di usus. Dalam keadaan homeostatis, populasi mikrobiota yang sangat beragam ini meningkatkan kesehatan secara keseluruhan.
Namun, jika usus mencapai keadaan disbiosis, berbagai penyakit mulai dari diabetes tipe 2 hingga penyakit radang usus dapat berkembang. Baru-baru ini, disbiosis mikroba usus telah dikaitkan dengan sejumlah patologi otak, termasuk penyakit Alzheimer, Parkinson penyakit, dan Amyotrophic Lateral Sclerosis, menunjukkan bahwa komunikasi langsung atau tidak langsung terjadi antara bakteri usus dan sistem saraf pusat.
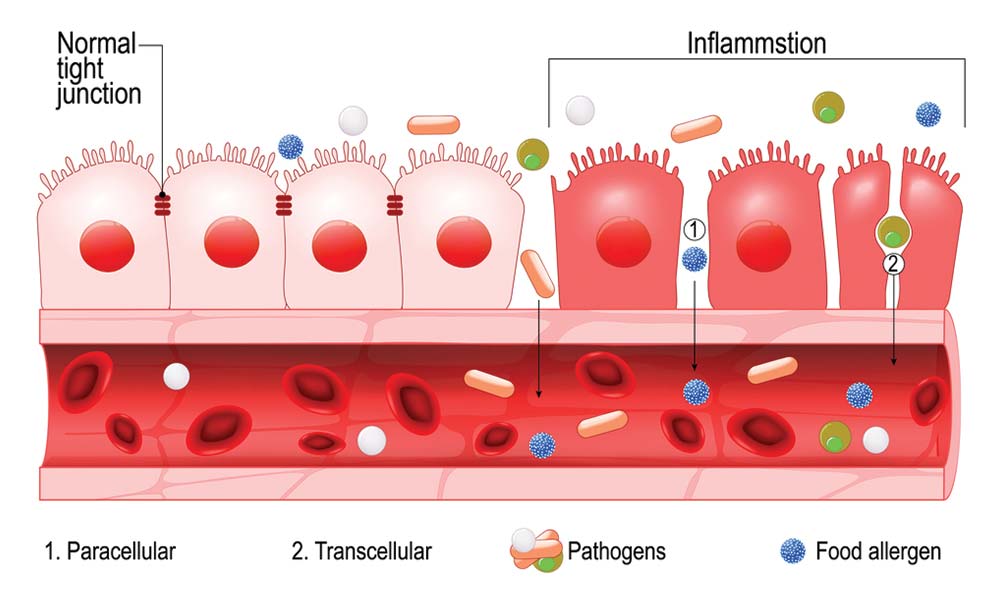
Perubahan pola makan, konsumsi alkohol kronis, stres, penggunaan antibiotik, dan faktor lingkungan serta genetik lainnya dapat menyebabkan perubahan mikrobiota, yang pada gilirannya dapat menyebabkan peradangan usus dan meningkatkan permeabilitas usus / Leaky Gut.
Tinjauan sistematis baru-baru ini juga mengidentifikasi hubungan antara konsumsi diet gaya Barat, resistensi insulin, dislipidemia, hiperglikemia, dan peningkatan kadar penanda proinflamasi sebagai salah satu faktor risiko terkuat untuk perubahan integritas usus. Ketika peradangan usus menjadi kronis, integritas epitel barrier berubah; ini sering disebut sebagai Leaky Gut.
Penyakit Crohn dan kolitis ulserativa, secara kolektif disebut penyakit radang usus/Irretable Bowel Syndrome (IBS), adalah kondisi imunitas yang ditandai dengan peradangan kronis pada usus. Peningkatan permeabilitas usus/Leaky Gut telah terbukti memainkan peran sentral dalam patogenesis Irretable Bowel Disease/IBD. Bagaimana mekanisme permeabilitas usus berkontribusi pada patofisiologi penyakit?
Epithel barrier usus (dengan Intercelluler Tight Junction ) mengontrol keseimbangan antara toleransi dan kekebalan terhadap antigen non-self . Protein zonulin adalah modulator tight junctions antar sel , dan ketika jalur zonulin dideregulasi pada individu yang rentan secara genetik, baik usus maupun gangguan autoimun ekstraintestinal, inflamasi, dan neoplastik dapat terjadi.
Mikrobiota Dysbiotic dapat diperbaiki dengan probiotik tertentu atau dengan meningkatkan pertumbuhan dan metabolisme komensal menguntungkan di usus besar dengan makanan kaya serat, terutama menargetkan produksi butirat.
Butyrate diproduksi oleh fermentasi mikroba di usus besar dan merupakan mediator seluler yang mengatur berbagai fungsi sel usus , termasuk ekspresi gen, diferensiasi sel, perkembangan jaringan usus, modulasi kekebalan, pengurangan stres oksidatif, dan pengendalian diare.
Tahun 2019 sebuah randomized controlled trial baru-baru ini (n = 51 orang dewasa 60 tahun atau lebih) menemukan bahwa diet kaya polifenol selama delapan minggu mengurangi ukuran permeabilitas usus dengan menginduksi perubahan pada mikrobiota usus. Sebagai contoh spesifik, theobromine dan methylxanthines, berasal dari kakao dan /atau teh hijau, berkorelasi positif dengan bakteri penghasil butirat dan berkorelasi terbalik dengan kadar zonulin serum.
⏩ Disbiosis, Peradangan, & Penyakit
Ketidakseimbangan antara spesies komensal dan patogen, yang dikenal sebagai disbiosis, mengaktifkan mekanisme patogen. Aktivasi patogen dari Toll-Like Receptors (TLRs), yang ditemukan pada sel-sel imun usus, menciptakan respons imun bawaan dan adaptif proinflamasi, termasuk diferensiasi Th17 dan rekrutmen neutrofil dan makrofag ke lokasi yang terkena.
Efek ini bisa akut dan kronis, jika disbiosis terus berlanjut. Pada pasien dengan penyakit radang usus, disbiosis usus memicu respons imun adaptif abnormal yang meningkatkan proses inflamasi patologis penyakit dan penghancuran saluran pencernaan.

Evolusi pengetahuan yang mungkin mengejutkan dan relatif baru ini memberikan penjelasan untuk penelitian yang melibatkan Porphyromonas gingivalis (ditemukan dalam mikrobioma oral) dan Prevotella copri dalam perkembangan dan perkembangan rheumatoid arthritis (RA), hanya sebagai satu contoh.
Jejak DNA dari bakteri ini telah ditemukan dalam cairan sinovial pasien dengan RA, dan terapi antibiotik jangka panjang terhadap infeksi bakteri tertentu, serta terapi probiotik, telah terbukti membantu pengendalian penyakit RA.
Mikrobioma usus juga terlibat sebagai faktor pemicu atau mediasi pada Grave Disease, Hashimoto Tiroiditis , Multiple Sclerosis, Diabetes Tipe 1, Lupus Eritematosus Sistemik, dan Ssoriasis.
Di luar kondisi autoimun, aktivasi jalur peradangan ekstraintestinal juga dapat ditelusuri kembali ke aktivitas mikroba di usus. Aliran produk bakteri ke hati dalam sirkulasi portal dapat menjadi pemicu TLR Toll Like Resceptor) dan pendorong kondisi peradangan hati kronis seperti penyakit hati berlemak nonalkoho/ Non Alcoholic Fatty Liver Disease (NAFLD) dan steatohepatitis Non alkohol/Non Alcoholic Steatohepatitis (NASH).
Terdapat hubungan dengan Pankreatitis, Kanker Pankreas, dan Diabetes. Analisis DNA mikroba pasien dengan eksim atopik, kondisi peradangan kulit kronis, menunjukkan sifat modulasi imun yang berubah dibandingkan dengan kontrol.
Mengingat bahwa faktor lingkungan, termasuk pola makan dan gaya hidup, memainkan peran penting dalam membentuk mikrobioma usus, pengobatan fungsional memberikan peluang sempurna untuk mengatasi disbiosis dan berdampak baik pada timbulnya dan perkembangan penyakit terkait kekebalan.
⏩ Hubungan antara Mikrobioma, Hormon Stres, & Fungsi Usus
Para peneliti melanjutkan pemahaman mereka tentang hubungan antara mikrobiota gastrointestinal (GI) manusia dan otak. Komunikasi dua arah sepanjang Gut Brain Axis melibatkan banyak sistem organ, termasuk sistem endokrin, sistem kekebalan tubuh, dan sistem saraf otonom, pusat, dan enterik, dengan mikrobiota usus mempengaruhi interaksi ini.
Sistem saraf enterik/Enteric Nervous System (ENS) mampu mengoperasikan fungsi Gastrointestinal (GI) secara independen dari sistem saraf pusat (SSP); namun, banyak jalur dan neurotransmiter serupa antara sistem saraf di otak dan usus.
Koneksi antara otak dan usus dapat terlihat pada disfungsi yang sering berhubungan satu dengan yang lain. Banyak gangguan neurologis dan mood disorders sering memiliki manifestasi enterik Gangguan GI dapat muncul dengan gejala neurologis dan psikiatrik, dan stres psikologis dapat berdampak buruk pada keseimbangan mikrobioma dan fungsi GI

Peran seorang Dokter dapat membantu pasien menciptakan ekosistem yang sehat di dalam usus untuk meningkatkan keseimbangan sistem secara keseluruhan, fungsi kekebalan yang sehat, dan kesehatan yang optimal?
Penelitian menunjukkan bahwa stres tidak hanya mengubah permeabilitas mukosa usus dan sekresi sitokin, tetapi juga dapat secara signifikan mengubah struktur komunitas dan aktivitas mikrobiota komensal di usus.
Pada gilirannya, mikrobiota usus dapat memengaruhi respons fisiologis terkait stres. Stres hidup memiliki banyak dampak fisiologis dalam tubuh manusia, dan itu mungkin menjadi salah satu faktor penyebab disbiosis.
Penelitian telah menunjukkan interaksi yang erat antara mikrobiota usus dan sumbu Hipotalamus-Hipofisis-Adrenal/Hipothalamic-Pituitary-Adrenal (HPA), sistem neuroendokrin utama yang mengatur respons terhadap stres, dan komunikasinya mungkin terkait erat dengan sistem lain.
Serotonin dan katekolamin seperti norepinefrin, epinefrin, dan dopamin aktif di otak dan juga di usus. Neurotransmitter ini tidak hanya mengatur aliran darah, tetapi juga memengaruhi motilitas usus, penyerapan nutrisi, sistem kekebalan bawaan GI, dan mikrobioma.
Perubahan yang dimediasi stres, seperti perubahan tingkat katekolamin, dapat mengubah pola kolonisasi mikroba di usus dan mengubah kerentanan seseorang terhadap infeksi. Sebaliknya, perubahan mikrobioma dapat menyebabkan spektrum perubahan fisiologis lainnya, termasuk aktivasi Hipothalamic-Pituitary-Adrenal/ HPA dan perubahan respons Sistem Saraf Otonom/Autonomic Nervous System (ANS).
Selain neurotransmiter, hormon peptida yang dilepaskan dari usus juga dapat berkontribusi pada komunikasi usus-otak dua arah melalui binding receptors pada sel imun dan Vagus Nerves termials. Konsentrasi peptida usus dimodulasi oleh sinyal mikrobiota enterik dan sebenarnya dapat bervariasi sesuai dengan mikrobiota.
Konsentrasi peptida usus dimodulasi oleh sinyal mikrobiota enterik dan sebenarnya dapat bervariasi sesuai dengan komposisi mikrobiota. Dalam konteks komunikasi ini, mikrobiota usus dapat berperan dalam mengatur kondisi terkait stres seperti kecemasan dan depresi.
- Gangguan depresi mayor/ Major Depressive Disorder (MDD) dikaitkan dengan perubahan permeabilitas usus dan komposisi mikrobiota.
Kecemasan dan gangguan depresif dapat ditandai dengan kelimpahan mikrobiota proinflamasi yang lebih tinggi dan bakteri penghasil asam lemak rantai pendek / Short Chain fatty Acid (SCFA) yang lebih sedikit.
- Episode kecemasan dan depresi mungkin dialami lebih sering pada pasien dengan gangguan GI seperti sindrom iritasi usus besar (IBS).
- Emosi negatif, peristiwa kehidupan yang penuh tekanan, dan sifat kepribadian seperti neurotisisme juga dikaitkan dengan kolitis, penyakit Crohn, dan dispepsia.
⏳ Aplikasi Klinis & Strategi Perawatan
Strategi perawatan yang dipersonalisasi yang mengatasi akar penyebab kondisi kronis adalah landasan model kedokteran Fungsional, dan stres hanyalah salah satu faktor gaya hidup yang dapat dimodifikasi yang dapat diatasi dalam intervensi pasien.
Mengubah respons tubuh terhadap stres dapat menghasilkan hasil kesehatan yang lebih positif, dan beberapa teknik memiliki kekuatan potensial untuk meningkatkan fungsi kekebalan, memperkuat ketahanan secara keseluruhan.
Tinjauan baru-baru ini mengevaluasi efektivitas manajemen stres untuk penyakit radang usus (IBD), kondisi peradangan usus kronis yang terkait dengan interaksi disfungsional antara usus dan otak.
Meskipun ada beberapa ketidakkonsistenan di antara penelitian, banyak yang menemukan bahwa teknik manajemen stres memiliki efek menguntungkan pada aktivitas peradangan, status kecemasan, dan kualitas hidup pasien IBD.
- Latihan meditasi mindfulness.
Pelatihan relaksasi yang menciptakan istirahat fisiologis dan mental. Pelatihan dapat diberikan kepada pasien oleh terapis atau dengan cara mandiri.
- Gabungan terapi relaksasi dan imajinasi terbimbing, yang menggantikan pikiran-pikiran yang penuh tekanan dengan gambaran-gambaran yang menenangkan pikiran.
- Terapi multi-konvergen yang menggabungkan meditasi mindfulness dan terapi perilaku kognitif.
- Olahraga adalah strategi gaya hidup lain yang dapat mengurangi dampak stres yang merugikan, dan secara umum, olahraga ringan dianggap sebagai modulator positif keanekaragaman hayati mikrobiota usus.
- Sebagai perawatan pengurangan stres yang murah dan efektif, menggabungkan program latihan yang tepat ke dalam strategi intervensi dapat meningkatkan spesies mikroba enterik dan metabolit yang memiliki sifat pelindung stres.
Beberapa penelitian kecil pada manusia telah menyelidiki efek intervensi prebiotik dan probiotik pada kondisi yang berhubungan dengan stres.
Sebuah meta-analisis 2019 dari 34 uji klinis terkontrol yang mengevaluasi efek prebiotik dan probiotik pada depresi dan kecemasan menemukan bahwa intervensi prebiotik tidak berbeda dari plasebo, namun intervensi probiotik menghasilkan efek antidepresan dan ansiolitik yang kecil namun signifikan.
Tinjauan sistematis lainnya pada tahun yang sama menemukan bahwa di lebih dari setengah dari 21 penelitian (1.503 orang), mengatur mikrobiota usus terbukti sebagai pengobatan yang efektif untuk gejala kecemasan.
Pertimbangan hubungan dua arah dari Gut Brain Axis dapat menginformasikan strategi pengobatan individu. Mengelola faktor terkait stres eksternal sambil mengoptimalkan kesehatan usus dapat bersama-sama mengatasi beberapa kondisi kesehatan kronis. Secara khusus, strategi terapeutik yang dipersonalisasi yang menggabungkan pendekatan transformasi stres dengan intervensi kesehatan usus, seperti terapi nutrisi, suplemen, dan nutraceuticals, dapat membantu mengoptimalkan fungsi usus dan mendukung sistem tubuh terkait.

Related Posts


